IPERALDOSTERONISMO
L’ iperaldosteronismo è una condizione clinica caratterizzata da aun eccesso di produzione di aldosterone da parte dei surreni. I surreni sono due piccole ghiandole piramidali situate sul polo superiore dei reni e sono costituiti da una zona più esterna (corticale) e da una più interna (midollare). La midollare del surrene produce prevalentemente catecolamine (adrenalina e noradrenalina) mentre il corticosurrene è costituito da tre zone sovrapposte, istologicamente e funzionalmente distinte in virtù di una diversa dotazione enzimatica, denominate, rispettivamente, zona glomerulare, zona fascicolata e zona reticolare. La zona glomerulare, regolata dal sistema renina-angiotensina e dal potassio, è specificamente deputata alla sintesi di steroidi mineraloattivi, capostipite l’aldosterone.
La produzione in eccesso di aldosterone determina il quadro clinico noto come iperaldosteronismo.
CLASSIFICAZIONE
L’iperaldosteronismo comprende sia forme da aumentata ed autonoma produzione di aldosterone (iperaldosteronismo primario), sia forme in cui l’aumento di aldosterone consegue a stimolo da parte dell’angiotensina II (iperaldosteronismo secondario). (Prenota una visita endocrinologica).
IPERALDOSTERONISMO PRIMARIO
EZIOPATOGENESI
L’iperaldosteronismo primario è un disordine caratterizzato da un quadro ipokaliemico-ipertensivo conseguente ad una ipersecrezione primitiva di aldosterone, non sostenuta da un’attivazione del sistema renina-angiotensina che, anzi, appare soppresso. Si distinguono varie forme di iperaldosteronismo primitivo: l’adenoma monolaterale o morbo di Conn, il carcinoma, l’iperplasia bilaterale micro- e macronodulare e l’iperaldosteronismo glucocorticoido-sensibile.
L’adenoma monolaterale o morbo di Conn è la forma più comune (60%) seguita dall’iperaldosteronismo idiopatico (40%) caratterizzato da iperplasia bilaterale (micro- o macronodulare). Cause più rare di iperaldosteronismo sono il carcinoma secernente aldosterone e l’iperaldosteronismo glucocorticoido-sensibile. Quest’ultima forma è causata da un gene chimerico sul cromosoma 8, costituito dalla fusione di parte dei geni della 11ß-idrossilasi e dell’aldosterone sintetasi con la conseguenza che quest’ultimo enzima, normalmente presente solo nella zona glomerulosa e controllato dall’angiotensina II, viene espresso anche nella zona fascicolata e regolata dall’ACTH. (Prenota una visita endocrinologica).
CLINICA
L’ipersecrezione di aldosterone a livello renale determina un aumento del riassorbimento di sodio e dell’escrezione di potassio, con conseguente ritenzione idrica ed espansione di volume senza, tuttavia, la comparsa di edemi.
Pertanto nelle condizioni di eccesso di mineralcorticoidi si osserva ipertensione arteriosa accompagnata da ipopotassiemia, tendenza all’alcalosi, poliuria e debolezza muscolare. Altri sintomi frequenti sono cefalea, astenia, crampi muscolari e ipotensione ortostatica. L’entità della sintomatologia, in particolare l’ipopotassiemia ed i valori pressori (prenota un holter pressorio), tuttavia, non sono correlati con la concentrazione di aldosterone. (Prenota una visita endocrinologica).
DIAGNOSI
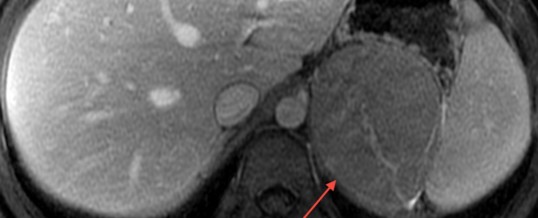
La diagnosi di iperaldosteronismo primario prevede, innanzitutto, il riscontro di livelli plasmatici di aldosterone inappropriatamente elevati rispetto ai valori, bassi o soppressi, di Attività Plasmatica Retinica (PRA) (test di screening) seguito da un test di conferma. Se confermata la presenza di iperaldosteronismo è necessario individuarne la causa con i test di localizzazione e di forma e se i risultati non sono conclusivi può rendersi necessario procedere con i test di lateralizzazione.
Nei pazienti con iperaldosteronismo frequentemente è presente ipertensione e ipopotassiemia che, tuttavia, nel 20 % dei casi può risultare nella norma. Il riscontro di un rapporto aldosterone/PRA superiore a 40, con prelievo eseguito in stazione eretta e dopo adeguato washout da farmaci diuretici e ipotensivi, è comunemente usato come test di screening e permette di distinguere un iperaldosteronismo primario dalle forme secondarie. Data l’esistenza dell’ipertensione arteriosa essenziale a bassa renina e di fattori (e.g. età, etnia, patologie renali) che possono influenzare il rapporto aldosterone/PRA è sempre necessario eseguire un test di conferma. L’autonoma produzione di aldosterone, pertanto, può essere confermata con la sua mancata soppressione dopo test dinamico (e.g. test di carico salino, test al captopril). Una volta che l’iperaldosteronismo è stato confermato è necessario individuarne la causa per le importanti implicazioni dal punto di vista terapeutico in quanto l’approccio sarà di tipo chirurgico nel caso di un adenoma surrenalico e medico nel caso di iperplasia bilaterale. I pazienti con adenoma o carcinoma presentano più frequentemente importanti alterazioni di laboratorio (ipopotassemia, iperaldosteronemia) e forme più severe di ipertensione; tuttavia tali dati, da soli non sono sufficienti a stabilire l’eziologia dell’iperaldosteronismo. E’ necessario, pertanto, ricorrere agli esami di localizzazione (TAC o RMN). Se i test di localizzazione sono inconcludenti o dubbi potrebbe essere necessario ricorrere al cateterismo delle vene surrenaliche con dosaggio dell’aldosterone e del cortisolo (test di lateralizzazione) per confermare se l’eccesso di aldesterone sia mono- o bilaterale. Tale esame, pur rappresentando attualmente l’unico esame di lateralizzazione affidabile, è una metodica invasiva, non scevra da rischi ed effettuabile solo in centri specializzati.
TERAPIA
La terapia dell’iperaldosteronismo primario può essere sia medica che chirurgica a seconda dell’eziologia. La terapia chirurgica va eseguita nei casi di adenoma unilaterale o di carcinoma. L’intervento deve essere preceduto da un adeguato periodo di terapia antialdosteronica finalizzata a normalizzare la kaliemia e la pressione arteriosa. L’intervento attualmente è preferibilmente eseguito per via laparoscopica e consiste nell’asportazione del surrene nel cui contesto si trova l’adenoma. Solitamente dopo l’intervento l’aldosterone e la potassiemia si normalizzano, mentre la PA può permanere elevata in 1/3 dei casi come conseguenza o di una preesistente ipertensione essenziale o del danno vascolare indotto dall’ipertensione cronica. Nei casi di carcinoma surrenalico non metastatico é opportuna la surrenectomia allargata mentre la chemioterapia si impone nei casi con metastasi a distanza. Nelle forme di ipertensione da iperaldosteronismo idiopatico la terapia d’elezione è quella medica con antagonisti recettoriali dei mineralcorticoidi (e.g. Spironolattone, Canrenone, Canrenoato di potassio) e risparmiatori di potassio (e.g. Amiloride, Triamterene) a cui è possibile associare altri farmaci anti-ipertensivi in caso di non sufficiente controllo della pressione arteriosa. L’iperaldosteronismo sensibile ai glucocorticoidi, invece, è va trattato con il più basso dosaggio possibile di desametasone associato a farmaci ipotensivi.
IPERALDOSTERONISMO SECONDARIO
L’iperaldosteronismo secondario è caratterizzato dalla presenza di valori elevati di aldosterone con renina normale o comunque non soppressa. Può essere associato o meno ad ipertensione arteriosa ed è dovuta alla stimolazione della zona glomerulare da parte di fattori extrasurrenalici. Le forme con ipertensione arteriosa includono l’ipertensione nefrovascolare, l’ipertensione maligna, l’ipertensione da estrogeni (in gravidanza o in seguito all’assunzione di estroprogestinici) ed il reninoma, raro tumore benigno caratterizzato da un’autonoma iperproduzione di renina.
Nelle forme senza ipertensione arteriosa, invece, l’iperproduzione di aldosterone avviene in risposta alla presenza di ipovolemia (scompenso cardiaco, sindrome nefrosica, cirrosi epatica) o in seguito a tubulopatie renali, diarrea, vomito, abuso di diuretici o lassativi.
Prenota una visita specialistica endocrinologica in merito a questo argomento.
Dott. Massimiliano Andrioli
Specialista in Endocrinologia e Malattie del Ricambio
Centro EndocrinologiaOggi, Roma
viale Somalia 33A, Roma
tel/fax 0686391386
cell 3337831426
Studio EndocrinologiaOggi, Lecce
via Ruffano 4, Casarano (Lecce)
tel/fax 0686391386
cell 3337831426
Bibliografia
1)Gordon RD. The challenge of more robust and reproducible methodology in screening for primary aldosteronism. J Hypertens 22:251, 2004
2)Mantero F, Bedendo O, Opocher G. Does dynamic testing have a place in the modern assessment of endocrine hypertension? J Endocrinol Invest 26:92, 2003
3)Mantero F, Bedendo O, Matterello MJ, Albinger N, Benedini S. Diagnostica e terapia dell’iperaldosteronismo. L’Endocrinologo, vol 6, num 4, 2005.
GIU
2011
