TUMORI DELLA TIROIDE – ANATOMIA PATOLOGICA
I tumori della tiroide si suddividono in tumori epiteliali e tumori non epiteliali.
Tumori epiteliali
I tumori epiteliali insorgono dalle cellule che formano gli otricoli della tiroide, e che sono di due tipi: le cellule follicolari e le cellule C. Le cellule follicolari sono coinvolte nella produzione degli ormoni tiroidei (T3 e T4) mediante il metabolismo della colloide, sostanza che riempie gli otricoli e nella quale si accumula lo Iodio; le cellule C o para-follicolari producono l’ormone Calcitonina, che insieme con il Paratormone (prodotto dalle paratiroidi) regola i livelli sierici del Calcio. I tumori epiteliali possono essere benigni (adenomi) e maligni (carcinomi).
Alcuni studi hanno dimostrato correlazione tra deficit di Iodio e aumento di tumori epiteliali della tiroide; probabilmente la carenza di Iodio determina mutazioni dell’oncogene RAS coinvolto nella genesi di questi tumori. L’esposizione alle radiazioni, invece, determina mutazione del gene RET/PTC, coinvolto nella genesi del carcinoma papillifero. Un picco di carcinomi papilliferi si è verificato infatti nelle popolazioni coinvolte nella diffusione delle radiazioni provenienti dall’esplosione della centrale di Chernobyl. Vi è inoltre correlazione tra la terapia radiante (radioterapia) al collo per la cura del Linfoma di Hodgkin e l’insorgenza dello stesso tumore.
ADENOMA FOLLICOLARE
L’adenoma follicolare è un tumore benigno della tiroide che insorge dalle cellule follicolari ed è il più comune tumore tiroideo. La maggior parte dei pazienti sono adulti, con riscontro di lesione nodulare del collo. Solo alcuni pazienti hanno livelli elevati di tireoglobulina nel sangue e ancor meno presentano segni di ipertiroidismo: in questo caso l’adenoma follicolare è anche chiamato adenoma tossico di Plummer. Macroscopicamente la tiroide è sede di un nodulo singolo, il cui diametro può variare da alcuni millimetri (rilievo occasionale nelle tiroidi asportate per gozzo) fino ad alcuni centimetri (nelle forme sintomatiche), circondato completamente da una sottile capsula. Il suo colorito è di solito brunastro, di aspetto compatto e omogeneo. Microscopicamente l’adenoma è caratterizzato dalla proliferazione di tanti otricoli, circondati dalla capsula, che a seconda della loro grandezza caratterizzano l’adenoma in: a) Normofollicolare, se gli otricoli hanno dimensioni uguali a quelli della tiroide normale; b) Microfollicolare, se gli otricoli sono di dimensioni inferiori agli otricoli della tiroide normale; c) Macrofollicolare, se gli otricoli sono di dimensioni superiori agli otricoli della tiroide normale; d) Solido-trabecolare, se vi è crescita solida degli otricoli con stroma fibrotico interposto. Se vi è presenza di cellule follicolari con nuclei più grandi e scuri rispetto ai nuclei delle cellule follicolari della tiroide normale, l’adenoma può essere chiamato “a cellule bizzarre”. Questi diversi aspetti dell’adenoma (o istotipi) non hanno significato prognostico e/o clinico. Altri aspetti istologici dell’adenoma follicolare sono edema, fibrosi, foci di emorragia, calcificazioni, degenerazione cistica e foci di metaplasia ossea. Questi aspetti sono più comuni negli adenomi di grosse dimensioni.
La terapia per l’adenoma è la emitiroidecomia (asportazione chirurgica del lobo tiroideo sede dell’adenoma) o la tiroidectomia totale (se entrambi i lobi sono sede di adenoma), che nei pazienti sintomatici risolve la sintomatologia.
ADENOMA TRABECOLARE IALINIZZANTE
L’adenoma trabecolare ialinizzante è un tumore benigno della tiroide, che insorge dalle cellule follicolari e che è macroscopicamente indistinguibile dall’adenoma follicolare. È infatti anch’esso generalmente singolo e circondato da una capsula. Istologicamente la neoplasia è formata da una proliferazione di cellule follicolari che, invece di formare otricoli, si dispongono in file compatte con interposizione di sostanza ialina. Anche in questo caso la terapia è chirurgica (emitiroidectomia-tiroidectomia).
CARCINOMA PAPILLIFERO (O PAPILLARE)
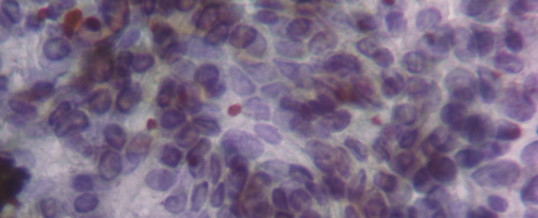
Il carcinoma papillifero è il tumore maligno più frequente della tiroide. Insorge prevalentemente nelle donne e la fascia di età più colpita è la quarta decade. Nel 5-10% dei casi vi è storia di esposizione alle radiazioni e associazione è stata descritta anche con la tiroidite di Hashimoto. Non tutti i pazienti hanno una lesione nodulare palpabile della tiroide. Macroscopicamente, il tumore si presenta come un nodulo di colore biancastro, del diametro variabile da pochi millimetri (rilievo occasionale nelle tiroidi asportate per gozzo) fino a 1-2 cm (nelle forme sintomatiche); solo nel 10% dei casi il nodulo è circondato da una capsula, spesso incompleta. Talora sono visibili ad occhio nudo delle vegetazioni interne, che corrispondono alle papille del tumore. Microscopicamente il tumore è formato dalla proliferazione delle cellule follicolari che formano papille, da cui il nome. Le cellule presentano inoltre caratteristiche morfologiche tipiche, che sono: 1) nuclei chiari 2) pseudoinclusioni nucleari, espressione di invaginazioni del citoplasma nel nucleo, che appaiono come piccole sfere viola nel nucleo stesso; 3) grooves, ovvero addensamenti della membrana nucleare che appaiono come sottili bastoncelli disposti lungo l’asse maggiore del nucleo (Figura). Altra caratteristica importante del tumore sono i corpi psammomatosi, piccole sfere di calcio che sono espressione di papille “morte” che degenerandosi liberano sostanza cellulare che poi calcifica.
In un quarto circa dei casi si documenta estensione extra-tiroidea del tumore, nei tessuti molli del collo. Nei pazienti giovani, inoltre, è frequente il riscontro di metastasi linfonodali che talora costituiscono la prima manifestazione clinica della malattia. Le metastasi linfonodali sono localizzate ai linfonodi latero-cervicali (del collo). Le metastasi in altri organi sono rare; gli organi coinvolti sono il polmone, le ossa, il sistema nervoso centrale, il pancreas, la mammella.
La terapia del carcinoma papillifero è chirurgica ed è costituita dalla tiroidectomia totale con asportazione dei linfonodi regionali della tiroide (peritiroidei e latero-cervicali e ricorrenziali).
La prognosi dipende dai seguenti fattori: a) Età del paziente: l’età costituisce forse il fattore prognostico più importante. Nei pazienti con età superiore ai 40 anni non vi è buona prognosi, mentre nei pazienti adolescenti o nei bambini la prognosi è decisamente migliore. b) Sesso: le donne hanno prognosi peggiore degli uomini; c) Estensione extratiroidea: i tumori che infiltrano i tessuti extratiroidei hanno prognosi peggiore (prenota una visita chirurgica).; d): Presenza di capsula peritumorale e stato dei margini di resezione chirurgica: i tumori con capsula completa e intraparenchimali (che sono localizzati all’interno della ghiandola e non alla periferia, e che quindi sono asportati completamente con la chirurgia) hanno prognosi migliore dei tumori che non hanno capsula o che insorgono alla periferia della ghiandola, che tendono maggiormente ad estendersi al di fuori di essa e che quindi difficilmente possono essere asportati completamente dal chirurgo. e) Multicentricità e/o bilateralità: talora nello stesso lobo tiroideo sono presenti più tumori (multicentricità) o il tumore è presente in entrambi i lobi (bilateralità): in questi casi la percentuale di metastasi linfonodali è più elevata e dunque la prognosi è peggiore. f) Foci di de-differenziazione squamosa o anaplastica: queste caratteristiche miscroscopiche, presenti in meno del 5% dei casi, sono associati a prognosi peggiore.
A seconda di alcune caratteristiche microscopiche (istologiche) del carcinoma papillifero, si distinguono varianti (o istotipi):
1- Microcarcinoma papillare: questa variante, per definizione, ha il diametro maggiore pari o inferiore a 1 centimetro e costituisce un reperto occasionale nelle tiroidi asportate per altre patologie non neoplastiche, come il gozzo multi-nodulare o la tiroidite. Le metastasi linfonodali sono rare e la prognosi è eccellente.
2- Variante capsulata: per definizione questo tumore è completamente circondato da una capsula fibrosa. Vi possono essere metastasi linfonodali, ma l’incidenza di metastasi a distanza è quasi nulla e la prognosi dunque è eccellente
3- Variante follicolare: per definizione, questo tumore non produce papille ma ha tutte le caratteristiche citologiche del carcinoma papillifero sopra descritte (nuclei chiari, pseudo-inclusioni nucleari, grooves); la prognosi è sovrapponibile a quella della variante papillifera classica. Questo istotipo è a sua volta suddiviso nelle varianti: Solido (frequente nei bambini), Macrofollicolare, Diffuso (che coinvolge entrambi i lobi della tiroide e quindi è a prognosi peggiore); Capsulato (Lindsay tumor: presenza di capsula intorno al tumore).
4- Variante sclerosante diffusa: caratterizzata da diffuso coinvolgimento di uno o entrambi i lobi della tiroide, con densa sclerosi e molti corpi psammomatosi, estesi foci a crescita solida e di metaplasia squamosa con reperto plurifocale di invasione neoplastica endovascolare. Questa variante ha una prognosi peggiore, infatti sono presenti quasi costantemente metastasi linfonodali e a distanza, in particolare cerebrali.
5- Variante ossifila (o oncocitaria): questa variante è caratterizzata da un elevato numero di mitocondri all’interno delle cellule neoplastiche, che conferiscono alle cellule stesse un colorito viola scuro, da cui la denominazione di ossifilo. A seconda di altre caratteristiche di crescita del tumore, come la presenza o meno della capsula, di infiltrato linfocitario o del pattern di crescita (follicolare o papillare), la prognosi è diversa.
6- Variante a cellule alte (tall cells): questa varietà è costituta da cellule tumorali che sono colonnari, più alte, con le caratteristiche citologiche del carcinoma papillifero.
7- Varietà cribriforme-morulare: varietà caratterizzata da una crescita disordinata delle cellule tumorali.
CARCINOMA FOLLICOLARE
Il carcinoma follicolare è il secondo tumore maligno epiteliale più frequente della tiroide. Come per il carcinoma papillifero, il sesso più colpito è quello femminile e la decade più colpita è la quinta-sesta. Sintomatologicamente silente, il tumore può essere diagnosticato per la presenza di una lesione nodulare del collo o, raramente, come riscontro occasionale nelle tiroidi asportate per altre patologie (gozzo). Macroscopicamente si presenta come un nodulo della tiroide del diametro varabile da pochi millimetri a qualche centimetro, può essere o meno dotato di una capsula e il suo colorito è di solito bianco-brunastro. Microscopicamente il carcinoma follicolare è costituito da una proliferazione di otricoli, come nell’adenoma follicolare, ma a differenza dell’adenoma follicolare (che è una neoplasia benigna) nel carcinoma follicolare gli otricoli neoplastici invadono la capsula del tumore, si ritrovano all’interno dei vasi ematici (emboli neoplastici endovascolari) o nel tessuto tiroideo adiacente normale. Questa differenza può essere apprezzata solo con l’istologia e non con la citologia (agoaspirato) (prenota un agoaspirato tiroideo) e rappresenta un limite della citologia in tutti i casi di nodulo follicolare TIR3 o indeterminato. A seconda del grado di invasione della capsula o dei vasi ematici, alcuni patologici classificano il carcinoma follicolare come minimamente invasivo , quando questi aspetti sono focali, ed estesamente invasivo, quando questi aspetti sono diffusi.
Al contrario del carcinoma papillifero, il carcinoma follicolare è quasi sempre solitario e le metastasi a distanza sono più frequenti e non limitate ai linfonodi regionali ma localizzate alle ossa, ai polmoni, talora ai reni e alla cute. La prognosi quindi dipende dal grado di invasione capsulare e vascolare.
TUMORI A CELLULE DI HÜRTHLE (ONCOCITOMI-TUMORI OSSIFILI)
I tumori a cellule di Hurthle, chiamati anche oncocitomi o tumori ossifili, sono proliferazioni neoplastiche di cellule follicolari particolarmente ricche di mitocondri, che essendo corpuscoli viola, conferiscono a tutto il tumore un colore violaceo, da cui il nome. Questi tumori possono essere benigni (adenoma ossifilo, variante dell’adenoma follicolare) o maligni (carcinomi ossifili) e sono caratterizzati dalla mutazione del gene RAS.
La maggior parte dei pazienti sono adulti e il sesso più colpito è quello femminile. Macroscopicamente, sia gli adenomi che i carcinomi si presentano caratteristicamente come nodulo singolo, solido, molto vascolarizzato. La maggior parte dei tumori sono capsulati. Microscopicamente gli otricoli neoplastici possono crescere in modo uniforme (pattern follicolare), in modo solido (pattern solido-trabecolare) o formando delle papille (pattern papillare). Inoltre, dato l’alto consumo di ossigeno da parte delle cellule oncocitarie, questi tumori presentano spesso foci di emorragia. Se microscopicamente gli otricoli invadono la capsula del tumore o gli spazi endovascolari, si parla di carcinoma ossifilo; se non vi è invasione capsulare e/o endovascolare, si parla di adenoma ossifilo. Nei carcinomi vi è associazione con metastasi a distanza, in particolare nel polmone, nelle ossa e meno comunemente nei linfonodi cervicali. Fattori prognostici sfavorevoli del carcinoma ossifilo sono: età avanzata del paziente, grandezza del tumore, estensione extratiroidea, estesa invasione vascolare e presenza di metastasi al momento della diagnosi. Sia per l’adenoma che per il carcinoma ossifilo, la terapia è chirurgica e consiste nella tiroidectomia totale (prenota una visita chirurgica).
TUMORI A CELLULE CHIARE
Foci di cellule con aspetto chiaro possono essere ritrovati in molte neoplasie tiroidee: questi aspetti infatti sono dovuti alla formazione di vescicole intracitoplasmatiche, all’accumulo di glicogeno, tireoglobulina o mucina. Quindi, in realtà non esistono tumori a cellule chiare come categoria specifica, ma piuttosto ogni tumore, adenoma o carcinoma, papillare o follicolare od ossifilo, può presentare foci di cellule chiare. Una eccezione è costituita dalla proliferazione di cellule con citoplasma prominente e denso, che schiaccia il nucleo verso la membrana citoplasmatica: le cellule ad anello con castone o signet ring. Nonostante queste neoplasie in altri organi siano maligni (carcinoma a cellule signet ring dello stomaco, del colon e del polmone), nella tiroide sono adenomi, quindi benigni; raramente mostrano caratteri di malignità e dunque sono carcinomi.
TUMORI SQUAMOSI E MUCINOSI
I tumori squamosi derivano dalle cellule squamose del dotto tireo-glosso, una struttura presente nell’embrione dalla quale si sviluppa la tiroide; anche le cellule follicolari possono trasformarsi in squamose e ciò avviene nella tiroidite di Hashimoto. In ogni caso, questi tumori sono estremamente rari.
Il carcinoma muco epidermoide è una neoplasia a basso grado di malignità costituita da foci di cellule neoplastiche squamose e da foci di mucina.
CARCINOMA SCARSAMENTE DIFFERENZIATO O INSULARE
Il carcinoma scarsamente differenziato, chiamato anche carcinoma insulare, è una neoplasia maligna, che macroscopicamente non ha margini ben definiti e già all’intervento chirurgico può presentarsi come infiltrante i tessuti peritiroidei. Microscopicamente il tumore è formato da piccole e scure cellule follicolari che crescono a nidi compatti, con un piccolo lume centrale. Questi tumori sono aggressivi e danno frequentemente metastasi linfonodali.
CARCINOMA INDIFFERENZIATO O ANAPLASTICO
Il carcinoma indifferenziato o anaplastico insorge in pazienti anziani e si presenta come una lesione nodulare che cresce rapidamente e che infiltra le strutture circostanti la tiroide, come la laringe e l’esofago, causando difficoltà nella deglutizione (disfagia), nella respirazione (dispnea) o nel parlare (disfonia). Macroscopicamente il tumore si presenta come una lesione solida, con foci di necrosi e di emorragia, a margini non definiti e infiltrante la tiroide e i tessuti circostanti. Microscopicamente il tumore è formato da una proliferazione di cellule atipiche epiteliali (diverse dalle cellule follicolari dalle quali originano) e da cellule atipiche mesenchimali (cellule che formano le ossa, i muscoli, i legamenti fibrosi) che possono crescere in nidi, papille o trabecole. Frequenti sono le invasioni neoplastiche vascolari, che determinano le metastasi a distanza.
CARCINOMA MIDOLLARE
I carcinomi midollari insorgono dalle cellule C o para-follicolari (che producono calcitonina). La maggior parte di questi tumori sono sporadici, insorgono cioè in soggetti adulti, che non hanno familiari colpiti dallo stesso tumore. Le cellule tumorali producono calcitonina in quantità elevata, che produce diarrea o sindrome di Cushing. In una minore percentuale, il tumore insorge in soggetti giovani, che hanno ereditato mutazioni del gene RET e che dunque hanno le cellule C prone a sviluppare tumore: queste sono le forme “ereditarie”. Il gene mutato RET favorisce lo svilupparsi anche di altri tumori e il carcinoma midollare, a seconda delle neoplasie alle quali si associa, è inquadrato nella sindrome MEN: 1) MEN 2a; 2) MEN 2b; 3) forma isolata (sindrome del carcinoma midollare tiroideo familiare). Nelle forme familiari-ereditarie, la mutazione del gene RET è presente in tutte le cellule C della tiroide, mentre nelle forme sporadiche sono solo alcune cellule C ad ammalarsi e a trasformarsi in neoplastiche. Dunque, nelle forme familiari, prima dello svilupparsi del tumore, vi è una lesione pre-neoplastica, chiamata “iperplasia delle cellule C”, che consiste in una piccola proliferazione (o aumento di numero) delle cellule C nella tiroide.
Macroscopicamente il carcinoma midollare è una neoplasia solida, non capsulata ma ben circoscritta, di colore giallastro e solitamente localizzata nel terzo medio del lobo tiroideo (dove sono concentrate le cellule C). Microscopicamente la neoplasia è formata da una proliferazione solida di cellule poligonali e con citoplasma chiaro, circondate da tessuto fibroso denso contenete vasi ematici, da tessuto collagene e da amiloide. Le colorazioni immunoistochimiche sui preparati istologici dimostrano come queste cellule tumorali producono Calcitonina. Il carcinoma midollare infiltra le strutture circostanti la tiroide e dà metastasi ai linfonodi cervicali, mediastinici e ad organi a distanza, quali polmone, fegato e muscolo scheletrico. Il trattamento del carcinoma è chirurgico e la prognosi è migliore nelle forme ereditarie, anche perché in questi casi la diagnosi è precoce.
Altri rari tumori neuro-endocrini della tiroide sono l’adenoma midollare (tumore benigno caratterizzato da una proliferazione nodulare delle cellule C); carcinoma misto midollare-papillare (tumore maligno composto dalla proliferazione di cellule follicolari che formano papille e dalla proliferazione di cellule C); paraganglioma.
ALTRI TUMORI DELLA TIROIDE
LINFOMA MALIGNO
E’ un tumore raro della tiroide, caratterizzato da una proliferazione neoplastica di linfociti B che formano follicoli grandi che sostituiscono tutta la ghiandola tiroidea. A seconda del grado di differenziazione delle cellule linfoidi neoplastiche, il linfoma sarà a grandi cellule B; di tipo follicolare; MALT-linfoma.
TUMORI MESENCHIMALI
Nella ghiandola tiroidea possono raramente svilupparsi tumori che derivano dalle cellule mesenchimali (cellule che producono vasi ematici e linfatici, tessuto osseo, tessuto adiposo, muscolo, tessuto collagene e tessuto fibroso). Questi tumori possono essere benigni e maligni. Abbiamo quindi il leiomioma, l’angiolipoma, il tireolipoma, linfangioma, schwannoma e la controparte maligna: leiomiosarcoma, angiosarcoma, liposarcoma, osteosarcoma.
Prenota una visita specialistica endocrinologica in merito a questo argomento.
Dott. ssa Paola Parente
ShareGEN
2012
